目的 探讨新生儿真菌败血症的临床特点,并与新生儿细菌败血症的临床特点进行比较,提高对新生儿真菌败血症的认识。方法 选取2011—2016年北京大学第一医院新生儿重症监护病房中收治的新生儿真菌败血症患儿的临床资料进行回顾性分析,同时选取同期住院的新生儿细菌败血症患儿,对两组患儿的临床特点进行比较。结果 共纳入新生儿真菌败血症患儿15例,真菌败血症发生情况为0.52%,极低出生体重儿为2.5%。临床表现非特异,所有患儿应用肠外营养、广谱抗生素,13例患儿留置外周放置中心静脉导管(peripheral inserted central venous catheter,PICC)。病原学分析显示,光滑假丝酵母菌( Candida glabrata)占第一位,对二性霉素B均敏感,一株光滑假丝酵母菌对氟康唑耐药。与同期34例新生儿细菌败血症患儿比较,真菌败血症组的血小板计数明显低于细菌败血症组(61×109/L vs. 178×109/L, P=0.004),血小板下降比例明显高于细菌败血症组(80.0% vs. 29.4%, P=0.001),留置PICC比例高于细菌败血症组(86.7% vs. 55.7%, P=0.037)。受试者工作特征曲线(receiver operating characteristic curve,ROC曲线)分析发现,以血小板计数145×109/L为界值时,预测新生儿真菌败血症的敏感度和特异度分别为61.8%和92.9%。经规范的抗真菌治疗后,真菌败血症患儿均治愈,血小板恢复正常,肝、肾功能未见明显变化。结论 新生儿真菌败血症的临床表现呈非特异性,病原以光滑假丝酵母菌占第一位,给予规范治疗疗效较好,血小板降低和留置PICC可能提示真菌感染。
Objective: To study the characteristics of neonatal fungal sepsis and the difference between bacterial sepsis and fungal sepsis. To improve the understanding of neonatal fungal sepsis.Methods: Clinical data of neonatal fungal sepsis in neonatal intensive care unit (NICU) were collected from 2011 to 2016 in Peking University first Hospital. The clinical characteristics were analyzed retrospectively. The difference between neonatal fungal sepsis and bacterial sepsis was also analyzed.Results: Fifteen cases of neonatal fungal sepsis were recruited. Over the study period, the incidence of neonatal fungal sepsis was 0.52%, while it was 2.5% in very low birth weight infants. Clinical characteristics were nonspeci-fic. All the infants were treated with parenteral nutrition and broad spectrum antibiotics. Peripheral inserted central catheter (PICC) was placed in thirteen patients. Pathogenic analyses indicated Candida glabrata was the main pathogen in our study. All the pathogens were sensitive to amphotericin B. Only one Candida glabrata was resistant to fluconazole. Thirty-four cases of bacterial sepsis were included. The clinical characteristics and laboratory examination results were compared. The platelet count was 61×109/L in fungal group, while the platelet count was 178×109/L in bacterial group. There was statistical difference between the fungal group and bacterial group ( P=0.004). The rate of thrombocytopenia was 80.0% in fungal group, while it was 29.4% in bacterial group. It was much higher in fungal group than in bacterial group ( P=0.001). The rate of PICC placement was 86.7% in fungal group, while it was 55.7% in bacterial group. It was much higher in fungal group than in bacterial group ( P=0.037). Receiver operating characteristic (ROC) curve analysis showed that the cut-off value of the platelet count for the diagnosis of neonatal fungal sepsis was 145×109/L (sensitivity 61.8%, specificity 92.9%). All the patients were cured after standardized antifungal therapy. The indicators of liver and renal function were also measured before and after antifungal therapy. No significant difference was observed before and after treatment.Conclusion: The clinical characteristics of neonatal fungal sepsis was nonspecific. Candida glabrata was the main pathogen in our NICU. It can be cured as the result of standardized treatment. Decreased platelet count and PICC placement may indicate the possibility of fungal sepsis in neonates.
新生儿败血症是病原体侵入新生儿血液循环并繁殖和产生毒素所造成的全身感染, 是新生儿常见的感染性疾病, 也是严重威胁新生儿重症监护病房(neonatal intensive care unit, NICU)中住院新生儿的疾病之一, 尤其是早产儿和低出生体重儿。新生儿败血症常见的病原有细菌、真菌等, 其中真菌败血症的发病有增多趋势, 其预后相对差。真菌败血症起病隐匿, 血培养阳性率低, 造成临床诊断困难, 有可能延误治疗。本文回顾性分析北京大学第一医院NICU于2011— 2016年确诊的真菌败血症患儿的临床特点, 并与同期的新生儿细菌败血症进行比较, 以提高新生儿医师对于本病的认识。
选取北京大学第一医院NICU于2011年1月至2016年12月收治的新生儿真菌败血症患儿的病历资料, 所有病例符合新生儿败血症的确诊标准:(1)血培养或无菌体腔液培养出致病菌; (2)如果血培养标本培养出条件致病菌, 则必须与另次(份)血、或无菌体腔内、或导管头培养出同种菌[1], 所有患儿均有败血症的临床表现, 包括体温改变、喂养不耐受、呼吸暂停、体重不增等, 血培养证实为真菌感染。收集同期于NICU住院且经血培养证实为细菌败血症的新生儿病历资料。
收集患儿的临床资料, 包括性别、胎龄、出生体重、产科情况、起病日龄、起病前治疗情况、起病时临床表现、辅助检查、诊疗情况、转归等, 进行回顾性分析, 总结新生儿真菌败血症的特点, 比较细菌性败血症与真菌性败血症的区别。
采用IBM SPSS 22.0进行统计学分析, 正态分布的计量资料用均数± 标准差(± s)表示, 不符合正态分布的计量资料采用中位数和上下四分位数[M(P25~P75)]表示。正态分布的计量资料采用t检验, 非正态分布的计量资料采用秩和检验, 计数资料符合χ 2检验的采用χ 2检验, 采用关联样本分析对治疗前及治疗后的实验室检查指标进行分析, 应用受试者工作特征曲线(receiver operating characteristic curve, ROC曲线)分析外周血血小板计数, 预测新生儿真菌败血症的敏感性及特异性。P< 0.05为差异有统计学意义。
共收治15例新生儿真菌败血症患儿, 其中男6例、女9例, 胎龄28~38周, 平均(31.7± 2.8)周, 足月儿2例、早产儿13例, 出生体重1 010~3 050 g, 平均(1 531.0± 498.2)g, 其中出生体重< 1 500 g的患儿10例, 13例为剖宫产娩出, 双胎3例。
新生儿细菌败血症组患儿共34例, 其中男23例、女11例, 胎龄28~39周, 平均(32.4± 3.3)周, 足月儿4例、早产儿30例, 出生体重1 050~3 700 g, 平均(1 829.3± 705.1)g, 其中出生体重< 1 500 g的患儿共13例, 24例为剖宫产, 双胎7例。
NICU中0.52% (15/2 884)的住院患儿发生新生儿真菌败血症, 其中2.5%(10/398)的极低出生体重儿发生新生儿真菌败血症。
患儿发病日龄为8~73 d, 平均21.7 d。临床表现包括:发热(6/15, 40.0%)、反应差(12/15, 80.0%)、呼吸暂停(12/15, 80.0%)、喂养不耐受(12/15, 80.0%)、体重不增(6/15, 40.0%)、腹胀(7/15, 46.7%)等。所有患儿均行腰椎穿刺术脑脊液检查, 均未提示中枢神经系统感染。13例患儿留置外周放置中心静脉导管(peripherally inserted central catheter, PICC), 13例早产儿出生体重均小于2 000 g, 2例足月儿中1例为食道闭锁合并气管食管瘘, 1例为肠闭锁, 均应用肠外营养治疗。所有患儿在发病前均使用了广谱抗生素(包括三代头孢菌素和碳青霉烯类抗生素)> 7 d, 其中13例患儿使用过碳青霉烯类抗生素, 14例患儿应用氟康唑预防真菌感染, 预防性用药指征为胎龄≤ 27周和/或出生体重< 1 000 g、应用广谱抗生素> 5~7 d和/或留置PICC, 静脉或口服给药, 剂量为3~6 mg/(kg· d)。
如表1所示, 同期的真菌败血症与细菌败血症患儿比较, 两组在胎龄、出生体重、性别方面差异无统计学意义, 发病时血白细胞计数、C反应蛋白(C-reactive protein, CRP)差异无统计学意义, 真菌败血症组患儿的血小板计数明显低于细菌败血症组, 血小板下降比例明显高于细菌败血症组, 真菌败血症组的PICC比例高于细菌败血症组, 差异均有统计学意义。
| 表1 新生儿细菌败血症与真菌败血症的临床资料比较 Table 1 Clinical character comparison between neonatal bacteria sepsis and neonatal fungal sepsis |
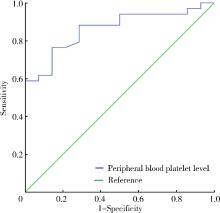
应用确诊的新生儿败血症患儿起病时外周血血小板计数预测新生儿真菌败血症, 发现曲线下面积(area under the cure, AUC)为0.862 (95% CI:0.758~0.966), 当血小板计数为145× 109/L时, 预测新生儿真菌败血症的敏感度和特异度分别为61.8%和92.9%(图1)。
15例患儿血培养均为阳性, 其中白假丝酵母菌(Candida albicans)3例(20.0%), 光滑假丝酵母菌(Candida glabrata)7例(46.7%), 近平滑假丝酵母菌(Candida parapsilosis)2例(13.3%), 角膜假丝酵母菌(Candida pelliculosa)3例(20.0%); 6例中心静脉导管管端培养阳性, 与血培养结果一致; 药敏结果显示均对二性霉素B敏感, 一株光滑假丝酵母菌对氟康唑耐药, 一株光滑假丝酵母菌对伊曲康唑耐药, 二株光滑假丝酵母菌中介, 对伏立康唑及五氟胞嘧啶均敏感。
15例患儿均给予抗真菌治疗, 初始治疗选择氟康唑, 其中4例患儿治疗效果不满意, 表现为临床症状好转不明显, 血常规未恢复正常或血培养持续阳性, 2例换用二性霉素B, 2例加用卡泊芬净。13例治愈, 2例经治疗好转, 但患儿家长由于其他原因放弃治疗后死亡, 疗程14~43 d, 平均27.6 d, 血培养转阴时间为3~24 d, 平均10 d, 9例在抗真菌治疗1周以上血培养转阴, 表现为临床症状好转, 血小板、CRP恢复正常, 复查血培养阴性, 对治疗前及治疗后肝、肾功能进行比较, 未发现治疗前后差异有统计学意义(表2)。
| 表2 抗真菌治疗前后实验室指标比较 Table 2 Comparison of laboratory test before and after antifungal therapy |
不同NICU报道的新生儿真菌败血症发病率不同, 美国一项多中心研究纳入了1997— 2010年322家NICU共709 325例患儿, 其中2 063例患儿发生了2 101次侵袭性真菌感染, 发生率为0.3%, 胎龄、出生体重越低的患儿发病率越高[2]。英国一项多中心研究报道的发病率与美国类似, 为0.24%, 其中超低出生体重儿的发病率为1.88%[3]。我国一项多中心研究纳入了11家NICU, 侵袭性真菌感染的发生率为0.74%, 其中极低出生体重儿的发生率为3.42%[4]。本研究报道的真菌败血症发生率为0.52%, 其中极低出生体重儿的发生率为2.5%, 这可能与不同中心收治对象、救治方案不同有关。
新生儿真菌败血症在临床表现方面缺乏特异性, 主要表现为喂养不耐受、呼吸暂停、反应差等, 与细菌败血症在临床表现上难以区分, 且真菌败血症的血培养阳性率低, 培养结果回报时间长, 因此在临床上容易延误诊断及治疗。本研究发现真菌败血症患儿的广谱抗生素应用广泛, 特别是碳青霉烯类抗生素的应用比较广泛, 经与同期细菌败血症患儿的临床特点进行比较, 发现新生儿真菌败血症以晚发败血症为主, 晚发败血症中的真菌败血症发生率高于细菌败血症, 提示我们对于应用抗生素时间较长的合并晚发败血症的患儿应注意是否真菌感染。
新生儿真菌败血症与细菌败血症两组患儿的血白细胞、CRP差异无统计学意义, 但真菌败血症患儿组血小板降低比例更高, 血小板计数明显降低, 与细菌败血症组的差异有统计学意义, 与既往文献报道一致[5], 提示我们血小板明显降低的感染应排查是否真菌感染。ROC曲线分析发现, 血小板计数为145× 109/L时, 预测新生儿真菌败血症的特异度较高, 敏感度稍差, 这可能与我们的例数相对较少有关, 需要进一步扩大样本量进行研究。
真菌感染的高危因素包括早产、低体重、留置PICC、广谱抗生素应用、肠外营养应用等[6]。本研究结果与既往报道一致, 提示在NICU中要严格掌握广谱抗生素的使用指征, 对于应用广谱抗生素时间较长的患儿要注意发生真菌感染的可能。真菌败血症患儿留置PICC的比例更高, 且同期有6例患儿PICC管端培养为同种真菌, 提示在NICU要严格掌握留置PICC导管的适应证并每日评估是否需要继续留置导管, 患儿出现感染表现要考虑真菌感染的可能。
新生儿真菌败血症目前的病原仍以假丝酵母菌属占第一位, 其中白假丝酵母菌仍为最主要病原, 但随着预防性氟康唑的应用, 非白假丝酵母菌如光滑、近平滑假丝酵母菌有增多趋势。英国一项研究报道了86例侵袭性真菌感染, 其中白假丝酵母菌占69%, 近平滑假丝酵母菌占20%, 也提示病原中假丝酵母菌仍占首位[3]。本研究中15例真菌败血症患儿共检出4种病原, 分别为光滑假丝酵母菌、白假丝酵母菌、近平滑假丝酵母菌和角膜假丝酵母菌, 均为假丝酵母菌属, 但光滑假丝酵母菌占第一位, 提示新生儿真菌败血症仍以假丝酵母菌属为主, 但要注意非白假丝酵母菌感染, 特别是光滑假丝酵母菌感染。值得注意的是, 本研究短期内有3例角膜假丝酵母菌败血症, 目前报道仍较少。角膜假丝酵母菌也属于假丝酵母菌属, 可以通过医务人员的手、各种侵入性操作等传播, 容易引起NICU院内爆发流行。我国曾报道1例33周早产儿, 出生体重1 760 g, 在生后第2周出现发热, 血培养证实为角膜假丝酵母菌感染[7]。还有报道一家NICU在1个月内有6例角膜假丝酵母菌败血症, 均为极低/超低出生体重儿[8], 另一项研究报道了3个月内有5例新生儿角膜假丝酵母菌败血症, 其中4例为早产儿[9], 提示我们此种病原菌容易引起病房内水平传播, 短时间内病例聚集, 一旦培养出此种病原更应注意病房内消毒隔离, 加强医务人员培训, 避免大范围流行。
对于新生儿真菌败血症的治疗, 美国传染病协会(Infectious Diseases Society of America, IDSA)的相关指南[10]及欧洲的相关指南[11]均建议选择二性霉素B和氟康唑治疗, 在未合并其他部位感染时清除真菌后继续给予抗真菌药物2~3周, 也可以选择卡泊芬净、米卡芬净等药物。本研究的药敏提示, 15例中的14例患儿对于氟康唑敏感, 仅有1例提示氟康唑耐药, 对二性霉素B均敏感, 故初始治疗选择了氟康唑, 1例耐药患儿及3例治疗效果欠佳的患儿改用或加用二性霉素B脂质体和/或卡泊芬净, 均取得了较好的疗效, 13例治愈出院, 2例感染控制后因其他原因家长放弃治疗。
抗真菌治疗需要的疗程较长, 我们的经验提示血培养转阴的时间较长, 故总的抗真菌治疗疗程亦比较长。安全性方面有在治疗过程中出现的一过性肝功能异常, 但治疗结束后与治疗前比较, 患儿的肝、肾功能未见明显变化, 提示选用氟康唑及二性霉素B是安全有效的。值得注意的是, 在明确真菌败血症后拔除PICC导管非常重要, 本研究中有2例患儿因未及时拔除PICC导管导致治疗困难。
预防性应用氟康唑可以降低真菌定植, 降低侵袭性真菌感染的发生率[12, 13], 目前有多家NICU采用氟康唑预防新生儿真菌败血症。欧洲一项研究显示, 28个NICU其中55%采用了预防性用药, 以静脉用药为主, Meta分析也显示给予预防性应用抗真菌治疗, 侵袭性真菌感染的发病率明显下降, 但出院前死亡率无明显差异, 不同的药物剂量发病率及死亡率均无明显差异[14]。目前, 预防性用药以氟康唑为主, 氟康唑的给药途径包括静脉用药及口服给药, 静脉用药对于皮肤、呼吸道、胃肠道及中心静脉导管均有预防作用, 而口服给药对于中心静脉导管没有预防作用[15]。本研究的结果显示, 留置PICC导管的患儿更易合并真菌败血症, 故临床最好采用静脉应用氟康唑。
综上所述, 新生儿真菌败血症是NICU晚发败血症的常见病原, 仍以假丝酵母菌占第一位, 但要注意非白假丝酵母菌感染, 临床表现缺乏特异性, 但如留置PICC、合并血小板减少则应考虑是否真菌感染。目前大部分假丝酵母菌对氟康唑敏感, 对于氟康唑耐药或疗效欠佳时可考虑应用二性霉素B或卡泊芬净等抗真菌药物。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|