目的 评价超声心动图对婴幼儿心下型完全性肺静脉异位连接的诊断价值。方法 回顾性分析2006年4月至2016年12月经超声心动图诊断的8例心下型完全性肺静脉异位连接患儿,其中男4例、女4例,年龄15~195 d,平均年龄79.8 d。超声从胸骨旁、剑突下、心尖多个切面,观察肺静脉异位引流的途径及位置,右心房、右心室的扩大程度,心房水平分流方向等。结果 8例心下型完全性肺静脉异位连接患儿中,6例行CT检查,5例行手术治疗。超声心动图检出7例,漏诊1例,诊断准确率为87.5%。本病的间接超声征象为小的畸形左心房和心房水平右向左分流,肝、门静脉扩张迂曲,肝内血流丰富;直接征象为左、右肺静脉未回流左心房,汇成共同肺静脉干,汇入垂直静脉后经右下行穿越膈肌至门静脉或肝静脉。剑突下切面可显示3条平行走行的血管,即垂直静脉、腹主动脉和下腔静脉,前二者与后者血流方向相反。8例患儿垂直静脉膈下回流部位均为门静脉,3例患儿存在降垂直静脉与门静脉或肝静脉连接处梗阻。结论 超声心动图对诊断小儿心下型完全性肺静脉异位连接具有重要价值,能为外科术前评估提供结构及血流动力学信息。采用多声窗、多切面及连续追踪法观察心下型完全性肺静脉异位连接异位引流的肺静脉行程,可对其作出准确诊断,但须与混合型肺静脉异位引流及肝内门-体静脉分流或肝动脉-静脉瘘等疾病相鉴别。
Objective: To investigate the clinical usefulness of echocardiography in the diagnosis of infracardiac total anomalous pulmonary venous connection (ITAPVC) in neonates and infants.Methods: Retrospective analysis on 8 patients with ITAPVC was performed using echocardiography between April 2006 and December 2016. There were 4 boys and 4 girls with a mean age of 79.8 days (ranging from 15 to 195 days). A combined scanning via parasternal, subcostal and apical acoustic windows had been employed to diagnose ITAPVC and to trace the course and site of the anomalous pulmonary venous drainage, and to confirm the direction of the inter-atrial shunt and enlargement of right atrium and right ventricle.Results: Of the 8 patients who received echocardiography, ITAPVC was diagnosed in 7 patients. Mis-diagnosis by echocardiography was encountered in one patient. The diagnosis by echocardiography was compatible with the operative findings in 5 patients receiving surgery and with the results of multislice computed tomography in 6 patients. The diagnostic accuracy rate of ITAPVC was 87.5%. The indirect signs obtained from echocardiogram was coexistence of a small malformed, triangle-shaped left atrium and right to left shunting at atrial level with dilatation and tortuousness of portal vein or hepatic vein and abundant blood flow in liver. The direct signs was total pulmonary veins unconnected with left atrium, whose confluence joining into vertical vein drained right-inferiorly to portal vein or hepatic vein through diaphragm. Three parallel vessels including vertical vein, abdominal aorta and inferior vena cava arranged anteriorly, left-posteriorly and right-posteriorly with the opposite flow directions of inferior vena cava and the other two were found on sub-costal view. Sites of the drainage to the infra-diaphragm veins located portal vein in 8 patients. Stenosis of site of vertical vein connecting to portal vein or hepatic veins occurred in 3 patients.Conclusion: Echocardiography has significant value in the diagnosis of pediatric ITAPVC and is capable of providing important structural and hemodynamic information for preoperative assessment of surgery. With multiple windows and multiple sections, ITAPVC could be diagnosed accurately by echocardiography. However, it is necessary to differentiate ITAPVC with intrahepatic portosystemic venous shunts or hepatic arteriovenous fistula.
完全性肺静脉异位连接(total anomalous pulmonary venous connection, TAPVC)是婴幼儿四大紫绀型先天性心脏病之一, 占新生儿先天性心脏病发病率的1.5%~3.0%, 其解剖特征为所有肺静脉均与左心房失去连接, 而直接或间接通过各种异常径路连接至右心房。若肺总静脉经降垂直静脉穿过膈肌进入门静脉、或静脉导管、或下腔静脉或其属支(胃静脉等)汇入右心房者称为心下型完全性肺静脉异位连接(infracardiac total anomalous pulmonary venous connection, ITAPVC)。ITAPVC的病理生理和临床表现与其他类型的TAPVC有很大差异, 由于肺静脉引流途径长而折绕, 极易发生梗阻。未及时手术治疗的ITAPVC患者, 可继发肝静脉或门静脉管道逐渐纤维化和闭塞, 死亡率高达62%, 因此, ITAPVC一旦确诊, 应尽早手术治疗。
本文报道泰达国际心血管病医院2006年以来应用超声心动图诊断的8例ITAPVC畸形患儿, 并复习相关文献, 探讨超声技术对本病的诊断及鉴别诊断价值。
自2006年4月至2016年12月共诊治了82例TAPVC患儿, 其中心下型共8例(约占9.8%), 男4例、女4例, 年龄15~195 d, 平均79.8 d, 8例ITAPVC患儿均以发现心脏杂音, 呼吸困难及口唇、肢端紫绀就诊, 部分患儿有“ 呛奶” 或呼吸困难史。患儿呼吸频率常增快(53~95次/min), 血氧饱和度可减低至67%~85%。8例患儿中, 单纯型ITAPVC者5例(3例行手术治疗, 3例行CT检查, 其中2例于2012年曾做先期报道), 复杂型ITAPVC者3例(2例合并无脾综合征, 1例合并内脏不定位及完全型大动脉转位, 3例行CT检查, 2例同时行手术治疗)。8例ITAPVC患儿中, 超声检出7例, 早期1例复杂型ITAPVC(合并内脏不定位和完全型大动脉转位)漏诊, 后由CT确诊。
应用Philips Sonos 7500实时三维超声诊断仪或Philips Sonos 5500超声诊断仪, X4探头、频率为2~4 MHz用于实时三维显像, S4探头、频率为2~4 MHz用于经胸二维超声心动图显像。Philips IE33彩色多普勒超声诊断仪, X5-1探头(频率2~4 MHz)和S8探头(频率3~8 MHz)用于经胸超声心动图(transthoracic echocardiography, TTE)成像或实时三维超声心动图(real-time three-dimensional echocardiography, RT3DE)成像。
患儿取平卧位, 经剑突下、心尖部、胸骨旁依序扫查记录系列常规和非常规切面, 按照节段分析法依次对静脉-心房节段、心室节段及大动脉进行扫查和描述, 重点排除和确认以下征象:(1)胸骨旁及剑突下切面观察双侧肺静脉是否回流入左心房, 左心房后方是否有共同肺静脉形成; (2)胸骨上窝切面观察有无粗大的升垂直静脉汇入无名静脉并进入右上腔静脉(“ 静脉弓” ); (3)剑突下观察有无肝静脉或门静脉扩张迂曲、血流丰富, 降垂直静脉进入下腔静脉或门静脉系统; (4)胸骨旁及心尖部切面观察冠状静脉窦是否扩张; (5)有无心房水平右向左分流。对TAPVC确定要实行心脏外科术者, 术前还应详细评估肺动脉高压严重程度及左心发育情况。
X线检查所见:单纯性ITAPVC均不同程度表现为肺血明显增多、肺无实变、肺动脉段凸、心影明显增大。复杂型ITAPVC则表现较复杂, 与所合并的心内畸形亦密切相关, 可表现为肺血增多或减少、两肺纹理模糊、右心室增大等。心电图可表现为窦性心动过速(140~154次/min)或右心室高电压。
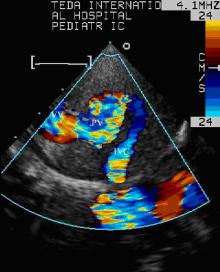
超声心动图检查的间接征象:右心房、右心室增大, 左心房、左心室变小。室间隔及左心室游离壁厚度正常, 室间隔与左心室后壁呈同向运动。超声心动图检查的直接征象:左心房内未见肺静脉开口, 四支肺静脉汇合成共同肺静脉干后经垂直静脉下行汇入门静脉, 然后与肝静脉、下腔静脉相通回流至右心房。房间隔可见回声中断, 心房水平可见右向左分流信号。剑突下切面可显示3条平行走行的血管(垂直静脉与腹主动脉一前一后位于左侧, 下腔静脉则居二者右前方), 腹主动脉与垂直静脉均为红色血流(由上至下), 下腔静脉为蓝色血流(由下至上), 并可追踪由垂直静脉至门静脉的行程(图1~5)。
3例ITAPVC患儿存在降垂直静脉入膈肌处或门静脉-肝静脉连接处梗阻, 频谱峰值流速> 1.5 m/s、频谱呈连续性且波动幅度减小。3例复杂性ITAPVC患儿, 其中2例合并无脾综合征, 1例合并内脏不定位及完全型大动脉转位。
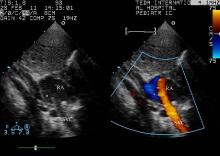 | 图1 剑突下双心房切面, 近下腔静脉处可见房间隔缺损(* ), 心房水平可见右向左分流Figure 1 Sub-costal double atrium view, trial septal defect (* ) with atrial level right to left shunt RA, right atrium; SVC, superior vena cava. |
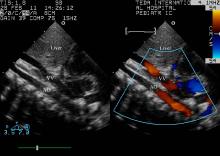 | 图2 剑突下超声显示垂直静脉与主动脉前后并行且血流同向Figure 2 Sub-costal ultrasonography showing vertical vein and aorta were two parallel vessels with same flow direction VV, vertical vein; AO, aorta. |
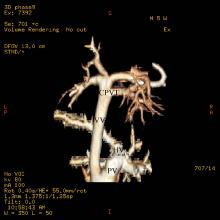
6例患儿行增强心血管CT显像发现, 4支肺静脉于左心房水平后方、胸主动脉前方汇合成共干, 下行汇入门静脉, 门静脉汇入肝静脉继而经下腔静脉进入右心房(图6)。
8例ITAPVC患儿中有5例行TAPVC矫治及合并心脏畸形外科矫治术(其中4例术前行CT检查证实诊断), 术中发现左、右肺静脉汇合后经垂直静脉入门静脉, 与肝静脉和下腔静脉相连通后汇入右心房, 其余3例未手术者有2例行CT诊断证实, 1例于院外夭折, 另2例失访(表1)。
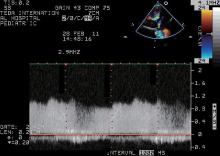 | 图4 门静脉处脉冲多普勒频谱显示为连续性血流频谱, 提示存在梗阻Figure 4 Portal vein Doppler ultrasonography showing a continuous flow suggesting presence of obstruction |
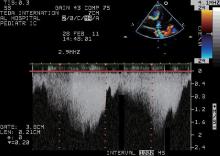 | 图5 下腔静脉处脉冲多普勒频谱显示血流增快, 提示存在梗阻Figure 5 Inferior vena cava Doppler ultrasonography showing increased flow velocity suggesting presence of obstruction |
| 表1 8例患儿超声、CT及手术结果对照比较 Table 1 Comparisons of echocardiography, CT and surgery findings of 8 patients |
1957年Darling等[1]收集了17例TAPVC尸检资料, 并结合以往他项研究的37例尸检资料, 将TAPVC分为心上型、心内型、心下型和混合型4种类型, 其分类方法延用至今。不同研究报道的TAPVC类型构成比并不一致, 有研究报道ITAPVC约占全部TAPVC的12%~25%[2, 3, 4], 我们统计了维普数据库1976— 2016年国内报道的3 032例手术证实的TAPVC资料(少数为尸检资料)[5, 6, 7, 8, 9, 10], 排除重复报道等误差后, 心下型仅151例(占5.0%), 明显低于上述研究的报道数据, 考虑这种差别的原因与研究对象或纳入标准的不同以及种族发病率差异等有关, 推测人类ITAPVC的实际发病率应当介于5%~12%。
超声心动图是当前诊断TAPVC的首选方法, 其无创伤且可重复检查, 能对大部分TAPVC的类型和血流动力学做出诊断。Hyde等[11]报道, 88例TAPVC患者术前全部由心脏超声确诊, 不需再做心导管检查。也有研究表明, 超声心动图采用心尖部、剑突下、胸骨旁多部位联合切面并采用连续追踪法观察异位引流肺静脉的走行全程, 诊断TAPVC无假阴性和假阳性, 并可作出准确诊断和分型[12, 13, 14]。我们以往的研究经验亦验证了上述学者们的观点[15]。左心发育不良伴有畸形的、三角形小左心房和心房水平右向左分流, 往往是超声心动图发现TAPVC的第一个线索。采用胸骨上窝、胸骨旁、心尖部及剑突下等多声窗的常规切面及变异切面可发现其直接征象— — 左心房后外方的4支肺静脉形成的共同肺静脉干。此外, 超声医师仍应关注和扫查正常肺静脉各支的回流位置, 以鉴别部分性或混合性肺静脉异位引流。
肺静脉回流是否梗阻不仅决定了患者的临床症状及其严重程度, 而且还影响其手术效果及预后。ITAPVC的肺静脉梗阻多发生于垂直静脉穿过膈肌食管裂孔处, 其次可发生于降垂直静脉连接门静脉肝窦细小静脉处。既往文献认为, 脉冲频谱多普勒检出术前肺静脉血流速度> 2.0 m/s或> 1.5 m/s即认为存在梗阻[16]。本研究认为, ITAPVC的畸形引流途径系一容量性管道, 长而薄壁且走行折绕, 均不可避免存在不同程度的梗阻, 若频谱峰值流速> 1.5 m/s且无反向血流、或者速度> 1.2 m/s但频谱呈连续性波峰变化较小者即可判定为存在血流动力学梗阻。血流速度> 2.0 m/s时一般存在严重梗阻。
另外, 值得注意的是, ITAPVC的影像学表现除了具有所有TAPVC的一般解剖和血流动力学特征外, 其特殊之处在于肝内或肝门处静脉系统扩张, 血流丰富, 下腔静脉回流血流增多, 因此, 须与肝内门-体静脉分流(intrahepatic portosystemic venous shunts, IPSVS)和肝动脉-静脉瘘(hepatic arteriovenous fistula, HAVF)等疾病相鉴别:(1)ITAPVC表现为畸形的肺静脉汇入垂直静脉降干穿过膈肌引流门静脉、肝静脉、静脉导管或下腔静脉; (2)IPSVS及HAVF等表现为单纯肝内血管形态和血流异常。IPSVS常继发于肝硬化门静脉高压、肝外伤或医源性损伤, 也可为先天性发育异常, 胚胎期门静脉和肝静脉系统的发育过程中出现未闭的交通支, 导致出生后门静脉和肝静脉间的交通, 部分出生后1年内自行闭合, 持续开放者可视分流量由小及大而表现各异, 可无明显症状, 亦可发生高氨血症甚至肝性脑病[17, 18]。HAVF多系肝外伤、医源性损伤、脓肿等所致, 部分也可为特发性(病因不明)。HAVF可发生于肝动脉-门静脉、肝动脉-肝静脉及肝动脉-门静脉-肝静脉之间, 表现为肝脏受累及血管增粗, 血流丰富, 肝动脉血流阻力指数降低, 受累静脉血流频谱动脉化, 病理生理改变可导致门脉高压、肝功能损害, 甚至右心扩大、右心功能衰竭[19]。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|