目的 研究咪达唑仑联合丙泊酚靶控输注(target controlled infusion,TCI)静脉镇静对拔除下颌第三磨牙患者在围手术期焦虑水平的影响。方法 选择北京大学口腔医院拔除下颌阻生第三磨牙,在初次就诊时状态焦虑量表(state anxiety inventory,SAI)得分≥38分的患者,根据是否于静脉镇静下拔牙分为静脉镇静+局部麻醉组(intravenous sedation,IVS)和局部麻醉组(local anesthesia,LA)。每组患者再根据初次就诊时的SAI评分分为两个亚组:IVS-Ⅰ、LA-Ⅰ(SAI得分38~50)和IVS-Ⅱ、LA-Ⅱ(SAI得分51~80)。根据患者在初诊(T1)、手术前(T2)和手术后7 d(T3)时SAI评分,评价患者在手术前后的焦虑情况。通过观察患者术中的心率、血压和疼痛视觉模拟评分(visual analogue scale,VAS)评价患者手术中的焦虑情况。结果 IVS组和LA组在T1、T2、T3时的SAI评分差异无统计学意义( P>0.05),IVS组在术中的心率、血压和VAS疼痛评分显著低于LA组( P<0.001)。结论 咪达唑仑联合丙泊酚靶控输注静脉镇静可以显著降低拔除下颌第三磨牙患者术中的焦虑,提高手术的舒适性,使心率、血压、血氧饱和度维持在正常水平。但对比两组患者的SAI评分发现,静脉镇静对初诊(T1)、手术前(T2)、手术后7 d(T3)的焦虑水平无明显影响。
Objective: To evaluate whether midazolam with propofol target controlled infusion (TCI) intravenous sedation during the mandibular third molar extraction influences patients’ perioperative anxiety.Methods: The subjects were patients who planned to undergo the mandibular third molar extraction in Peking University School and Hospital of Stomatology, whose state anxiety inventory (SAI) scores were≥38 at the initial visit. They were divided into intravenous sedation group (IVS) and local anesthesia group (LA) on the basis of the planned intravenous sedation. Each group was divided into two subgroups according to the overall SAI scores at the initial visit: IVS-Ⅰ, LA-Ⅰ(SAI: 38-50) and IVS-Ⅱ, LA-Ⅱ (SAI: 51-80). The anxiety before and after the surgery was evaluated by the SAI scores at the initial visit (T1), before surgery (T2) and 7 days after surgery (T3). The anxiety during the surgery was evaluated by the heart rate, blood pressure and visual analogue scale (VAS) scores.Results: There were no significant differences on SAI at T1, T2, and T3 in the two groups ( P>0.05). The heart rate, blood pressure and VAS pain scores of IVS group were significantly lower than those of LA group during the surgery ( P<0.001).Conclusion: Intravenous sedation with midazolam and propofol TCI was effective on the patients’ anxiety during the third molar extraction, which successfully made the patients more comfortable and their heart rate, blood pressure and oxygen saturation more stable during the surgery. But there were no significant differences on the patients’ anxiety at the initial visit (T1), before surgery (T2) and 7 days after surgery (T3) according to the SAI scores in the two groups.
下颌第三磨牙拔除术是口腔颌面外科常见的手术, 在面对拔牙手术时患者往往有较高程度的焦虑和恐惧心理[1, 2, 3]。手术前麻醉注射、术区及周围组织的麻木感、手术过程中长时间的张口、口底咽部积聚的液体、牙钻的声音及震动、不充分的医患沟通等因素都会引发或增加患者的焦虑[2], 临床表现为耐受性降低, 配合度较差, 影响手术治疗, 给临床医生在诊疗过程中带来极大的困扰, 同时也增加了临床操作的风险。不愉快的口腔治疗还会给患者带来一定心理创伤, 46.1%的重度牙科焦虑患者在术后会至少伴发一种创伤后应激障碍(post-traumatic stress disorder, PTSD), 如创伤后再体验, 对口腔治疗的回避、麻木、警觉性增高[4], 最终导致患者逃避、延后口腔治疗, 使局部症状加重, 错过治疗的最佳时机, 形成一个“ 恶性循环” [5]。
静脉镇静术能为牙科焦虑患者提供安全、舒适的口腔治疗, 使害怕、逃避拔牙治疗的患者接受手术治疗, 并为术者创造良好的手术条件。在保证安全性的前提下, 咪达唑仑联合丙泊酚靶控输注静脉镇静, 起效快, 麻醉深度易于控制, 停药后苏醒快, 药物的顺行性遗忘作用还可以使患者忘记治疗中的不适, 被广泛应用于口腔门诊的镇静镇痛治疗[6, 7, 8]。本研究通过评价拔除下颌第三磨牙患者在围手术期的焦虑情况, 研究咪达唑仑联合丙泊酚靶控输注静脉镇静对患者焦虑水平的影响。
本研究的研究对象为2015年10月至2016年2月期间于北京大学口腔医院口腔颌面外科门诊就诊拔除下颌第三磨牙并自述对拔牙治疗感到恐惧和焦虑的患者。
1.1.1 病例入选标准 (1)全身情况好, 可以耐受手术治疗:美国麻醉师协会(American Society of Anesthesiologists, ASA)分级为Ⅰ 、Ⅱ 级。(2)在初诊时状态焦虑量表(state anxiety inventory, SAI)评分≥ 38分。(3)患者或其监护人同意接受治疗, 理解并接受治疗过程中及治疗后可能出现的风险和并发症。(4)下颌阻生第三磨牙, 手术需要切开翻瓣、牙钻分牙、去骨。(5)初次拔除下颌第三磨牙。
1.1.2 病例排除标准 (1)合并有拔牙、镇静麻醉禁忌证。(2)伴有神经系统疾患, 有认知行为障碍的患者。(3)试验期间服用抗焦虑类药物。(4)未按规定复查、资料不全。
1.1.3 病例分组 共41名患者纳入试验研究, 年龄16~48岁。纳入患者根据是否在静脉镇静下拔牙分为静脉镇静+局部麻醉组(intravenous sedation, IVS组)19例和局部麻醉组(local anesthesia, LA组)22例。IVS组在咪达唑仑联合丙泊酚靶控输注静脉镇静+利多卡因局部麻醉下拔牙, LA组在利多卡因局部麻醉下拔牙。每组患者再根据初次就诊时的SAI评分分为焦虑和重度焦虑两个亚组, 焦虑亚组SAI评分38~50, 分别用IVS-Ⅰ 、LA-Ⅰ 表示, 重度焦虑亚组SAI评分51~80, 分别用IVS-Ⅱ 、LA-Ⅱ 表示。
所用仪器设备包括:复杂拔牙手术器械、生理监护仪(日本光电 BSM-2351C)、静脉注射泵(北京思路高CP-600)、一次性50 mL泵针、泵管、壁式管道给氧装置、抢救车。
麻醉药物:2%(质量分数)利多卡因+1/100 000肾上腺素、盐酸咪达唑仑注射液、丙泊酚注射液。
1.3.1 治疗前准备 在初次就诊时完成口腔检查, 拍摄X线片, 患者接受并同意治疗后预约手术时间。IVS组患者还需术前检查血常规、凝血功能、肝肾功能、血糖等, 评估全身情况良好后签署麻醉同意书。
1.3.2 拔牙手术方法 患者均采用2%利多卡因进行下牙槽神经阻滞麻醉, 常规切开翻瓣, 涡轮牙钻机去骨、分牙, 挺拔法拔除患牙, 对位缝合, 压迫止血, 嘱1周后复查拆线。所有手术均在口腔颌面外科门诊手术室进行, 并由同一术者完成。
1.3.3 镇静方法 IVS组患者术前6 h禁食水, 入手术室后开放上肢静脉, 监测心率、血压、呼吸频率、血氧饱和度和脑电双频谱指数。咪达唑仑进行麻醉诱导, 丙泊酚靶控输注维持镇静, 术中保持脑电双频谱指数值于75~80, 让患者术中处于意识含糊、嗜睡、反应迟钝, 但对指令有反应的状态。术中鼻导管吸氧3 L/min, 手术结束后让患者在诊椅上休息30 min以上, 待患者能与医护人员交谈, 在指令下活动四肢, 麻醉医师和颌面外科医师共同确认后, 由家属陪护离开。
采集患者的姓名、性别、年龄、手术时间, 计算IVS组患者咪达唑仑和丙泊酚的用药总量。
生理监护仪器记录研究对象术中心率、平均血压、呼吸频率和血氧饱和度。通过观察心率、血压情况评价患者术中的焦虑水平。本试验选取入室(t1)、局部麻醉(t2)、手术开始(t3)、手术开始5 min(t4)、手术开始10 min(t5)、术毕(t6)这6个时间点进行评价。
1.5.1 状态特质焦虑量表 状态特质焦虑量表(state trait anxiety inventory, STAI)属于自评性问卷, 包括2个分量表, SAI和特质焦虑量表(trait anxiety inventory, TAI), 各20项, 总分20~80分。SAI用于评定目前的恐惧、焦虑状态; TAI用于评定人格特点, 相对稳定[9]。两分量表的信度、效度均很高, 适用于口腔治疗中患者焦虑情绪的评定[10]。本研究主要研究状态焦虑, 即患者在面对拔牙治疗时所产生的焦虑, 参照国外相关文献, 通常以SAI评分38分和50分划分焦虑和重度焦虑[11]。让患者在初诊(T1)、手术前(T2)、手术后7 d(T3)时填写量表, 评价患者在这三个时间段的焦虑水平。
1.5.2 疼痛视觉模拟评分 疼痛视觉模拟评分(visual analogue scale, VAS)由一个10点的标尺组成, 线的左端标记着“ 无痛” , 右端标记着“ 最痛” , 在手术完当天询问患者对本次治疗的感受, 由患者在线上做标记表明自觉的疼痛强度, 按0~10评分。
使用SPSS 19.0软件进行数据统计分析。在正态性检验结果为正态分布的情况下, 以均数± 标准差表示结果, 采用t检验对患者基本信息、SAI评分、心率、血压等资料进行分析比较, 检验显著性水平α =0.05, P< 0.05为差异有统计学意义。
本研究共纳入患者41例, 包括:IVS组19例, 男6例、女13例, 平均年龄(31.05± 9.39)岁; LA组22例, 男9例、女13例, 平均年龄(25.32± 5.21)岁。IVS组的年龄要高于LA组(P< 0.05), 但两组患者的性别、手术时间差异无统计学意义(P> 0.05, 表1)。分层后IVS-Ⅰ 组11例, IVS-Ⅱ 组9例; LA-Ⅰ 组14例, LA-Ⅱ 组8例(表2)。IVS组咪达唑仑平均用药剂量(4.03± 0.44) mg, 丙泊酚平均用药剂量(54.27± 32.95) mg。
| 表1 IVS组和LA组一般资料比较 Table 1 Data for IVS group and LA group |
| 表2 IVS和LA组分层后的基本信息表 Table 2 Subgroups of IVS group and LA group |
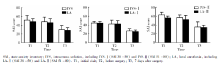
2.2.1 IVS组和LA组的SAI评分 整体比较IVS组和LA组的SAI评分在T1、T2、T3均呈下降趋势, T1时最高, T2次之, 从T2到T3呈明显下降趋势(图1)。IVS组在T1、T2、T3时SAI评分均高于LA组, 但两组差异无统计学意义(P> 0.05)。分层后焦虑和重度焦虑两个亚组患者的SAI评分在T1、T2、T3时均呈下降趋势。IVS-Ⅰ 组和LA-Ⅰ 组的SAI评分在T1、T2、T3时相近(P> 0.05), IVS-Ⅱ 组在T1时SAI评分显著高于LA-Ⅱ 组(P< 0.05), 在T2、T3时略高于LA-Ⅱ 组(P> 0.05)(图1)。
2.2.2 IVS组和LA组的VAS评分 IVS组所有患者手术过程中均无痛(VAS评分为0), LA组有68.2%(15/22)的患者手术过程中有疼痛不适(VAS评分为1.59± 1.29), IVS组的VAS评分(0分)显著低于LA组(P< 0.001)。
在整个拔牙过程中, IVS组的心率、平均血压无明显波动, 但LA组的心率、平均血压受手术影响波动幅度较大, 自入室(t1)时即开始升高, 分别在手术开始(t3)和手术开始5 min(t4)时达到最高值, 之后逐渐下降(图2)。两组患者除入室(t1)时平均血压无明显差异外, 其余时间段心率和平均血压在两组间差异均有统计学意义(P< 0.05, 表3)。
 | 图2 IVS组和LA组术中心率(A)和平均动脉压(B)比较Figure 2 The heart rate (A) and mean blood pressure (B) of IVS group and LA group at different time |
| 表3 IVS组和LA组在不同时间段生命体征的比较 Table 3 The vital signs at different time for all patients |
许多研究证实局部麻醉联合静脉镇静下拔除下颌第三磨牙可显著提高患者术中舒适程度, 减轻术中焦虑水平, 但对于患者术前、术后的焦虑水平有无影响, 以及静脉镇静是否能从根本意义上缓解患者对拔牙的焦虑尚无明确结果[6, 7, 8]。本研究在此基础上做了进一步探讨。
本研究中两组患者均顺利完成手术治疗, 无患者退出。通过SAI评价患者在手术前后的焦虑水平发现, 两组患者在初诊(T1)、手术前(T2)焦虑水平较高, 手术后7 d(T3)时焦虑水平有显著降低, 但差异无统计学意义, 与Muglali等[2]的研究结果一致, 患者术后的焦虑水平均显著低于术前, 拔牙手术本身是影响患者焦虑的主要原因, 而不是来医院看病。分层后, 焦虑组(IVS-Ⅰ 组、LA-Ⅰ 组)和重度焦虑组(IVS-Ⅱ 、LA-Ⅱ 组)患者在初诊(T1)、手术前(T2)、手术后7 d(T3)的焦虑水平无明显差异, 说明不论焦虑严重程度如何, 静脉镇静对患者手术前后的焦虑水平均无明显影响。两组患者均在初诊(T1)时SAI评分最高, 手术前(T2)略低于T1, 与Seto等[11]研究一致, 静脉镇静并不会增加患者的术前焦虑。
通过观察患者术中心率、血压和VAS疼痛评分评价术中的焦虑水平发现, IVS组患者心率、血压入室时最高, 给药后表现平稳, 波动在正常值范围内, 血氧饱和度在吸氧3 L/min的情况下维持在99%~100%。LA组患者术中心率和血压存在明显波动, 分别在手术开始(t3)和手术开始5 min(t4)时达到最高值, 超出正常生理范围外, 之后逐渐下降。比较两组患者VAS疼痛评分, IVS组(VAS为0)显著低于LA组(VAS为1.59± 1.29)。以上均说明咪达唑仑联合丙泊酚靶控输注静脉镇静可以显著降低患者术中的疼痛水平, 使患者在手术过程中完全无痛, 维持生命体征在正常生理范围内, 显著降低患者术中焦虑, 且安全性高, 术中的舒适程度高于LA组。Darklilson等[8]也通过测定唾液皮质醇的含量发现, 咪达唑仑静脉镇静较一氧化二氮(笑气)吸入镇静, 可以显著降低唾液皮质醇含量, 说明咪达唑仑下的静脉镇静对减轻患者术中的焦虑是十分有效的。
本研究在术后7 d(T3)时询问患者拔牙治疗是否有想象中的可怕(没有想象中可怕/差不多/比想象中可怕), IVS组和LA组的结果分别为12/5/2和13/6/2, 说明大多数人高估了拔牙治疗的可怕程度, 与Arntz等[12]的研究结果一致, 他认为牙科焦虑症是一个复杂的心理问题, 人们对拔牙的恐惧往往来源于心理, 把拔牙想象成为一次可怕、痛苦的治疗, 但事实上, 拔牙术中实际的疼痛不适程度要显著低于患者的预期。4名认为拔牙比想象中可怕的患者中1名术后并发干槽症, 1名术后神经损伤, 还有2名术后恢复过程中疼痛、肿胀的程度较重, 这也说明单纯的依靠镇静术并不能让患者对治疗不再恐惧, 患者对拔牙的恐惧还受术后恢复情况影响。Lucí a等[13]认为拔牙术后并发症会引起患者术后焦虑, 其中肿胀、疼痛、进食困难对患者的影响最大。当患者术后并发症较多、恢复较差时会引发牙科焦虑症[2], 提示牙科焦虑不仅仅发生于拔牙术中, 术后的恢复情况也是重要的影响因素, 医生应重视患者术后的疼痛管理和心理安抚, 尽量减少肿胀、疼痛等并发症对患者带来的不良影响。
牙科焦虑是一个复杂的心理问题, 根据焦虑的病因, 可大致将拔牙患者的牙科焦虑归纳为以下4类:(1)对治疗本身感到焦虑的患者, 这些患者对疼痛的敏感性较高, 表现为对麻醉注射、拔牙等有创操作感到焦虑; (2)既往有不愉快的口腔治疗经历, 对医生失去信任的患者; (3)对拔牙术后并发症感到焦虑的患者, 如下齿槽神经、舌神经损伤所致的嘴唇舌部麻木, 单纯的镇静治疗并不能减轻这类患者的焦虑; (4)特质型焦虑患者, 这类患者在面对问题时往往带有自我否定等负面情绪。
牙科焦虑患者大多都是由以上一种或多种因素引起, 在临床诊疗中我们应分析患者焦虑的原因后采取有针对性地治疗, 药物只是一种辅助治疗手段, 不能完全依赖于药物。Davies等[14]研究发现, 认知行为治疗对于牙科焦虑的治疗疗效较笑气吸入镇静和静脉镇静可持续的时间更长。万阔[7]认为人们对拔牙的焦虑分为术前、术中、术后3个环节, 每个环节患者受到的刺激有所不同。在术前阶段医生应采取一定心理行为治疗消除患者的恐惧心理; 在术中阶段如果单纯惧怕疼痛, 应完善局部麻醉技术, 对于重度恐惧的患者在明确适应证的情况下可采用药物镇静辅助拔牙手术; 在术后可通过口服镇痛药物控制疼痛。Lichtor等[15]调查了患者手术前一天下午与手术前1 h的焦虑水平, 发现两者无明显差异, 认为应该在初次就诊时就开始干预治疗。Earl[1]也认为对于拔除智牙的患者, 心理疏导和疼痛管理是减轻焦虑的主要环节, 并且心理疏导应在初次就诊时便开始进行。因此, 在初诊和手术前, 医生可给予患者一定的心理治疗, 适当鼓励、安慰患者, 分散注意力, 对缓解患者的焦虑是十分必要的。
但目前国内口腔专科医院就诊患者数量较多, 以我院口腔颌面外科门诊为例, 每位医生日平均接诊20~30位患者, 平均每位患者诊疗时间仅15~20 min, 限制了医生与患者的沟通时间, 往往忽视患者治疗过程中的感受, 这也是我们今后临床工作中需要反思和解决的问题。
本研究采用SAI对患者的焦虑水平进行评价, 这是由于焦虑通常被划分为状态焦虑和特质焦虑, 状态焦虑反映了一个短暂的心理状态, 其特征是主观的, 是感受外界的紧张和压力后自然形成的, 它包括牙科焦虑。特质焦虑是一个相对稳定的心理状态, 可以反映人们在大多时候的心情或面对一些问题时候的反应[16]。Lago-Mé ndez等[17]发现特质焦虑可能与拔牙术后的焦虑有关, 特质焦虑评分越高的患者术手术后更容易焦虑, 并需要更长的术后恢复时间。中文版的STAI具有良好的信度和效度, 可应用于我国人群焦虑方面的调查研究[18]。
口腔镇静镇痛技术在欧美等发达国家已广泛应用于口腔治疗, 有完善的镇静镇痛操作规范和指南以及严格的法律制度。它不光适用于对拔牙感到恐惧和焦虑的患者, 对于儿童多生埋伏牙拔除、复杂牙拔除, 以及咽反射亢进、认知行为障碍(如癫痫、智障、脑瘫)等患者的口腔治疗均取得了良好的治疗效果[19]。但目前静脉镇静在我国的推广还需要一定时间, 这是由于静脉镇静的实施需要独立的牙科诊室和麻醉、监护仪器、抢救设备、药品等, 在人员方面需要专业的麻醉医生或经过镇静培训后的口腔科医生, 以及1~2名护士, 但目前国内从事相关专业领域人员较少、医疗资源不完善, 仅少数医院有条件开展无痛舒适治疗, 且患者对无痛舒适治疗了解尚少, 经济承受能力有限。但随着社会文明的进步和经济水平的提高, 相关理念、知识、技术在我国口腔领域将进一步深入, 无痛舒适化的口腔治疗既是患者的需求也是未来发展的趋势。
本研究在试验设计上因实际条件和患者数量的限制, 未能随机分组, 因此IVS-Ⅱ 组在T1时的SAI评分要显著高于LA-Ⅱ 组, 存在选择偏倚。此外, 总体样本量较少, 女性患者显著多于男性, IVS组患者年龄高于LA组, 这些可能对结果也有一定影响, 期望在今后的临床研究中进一步扩大样本, 展开更为深入的探讨。
综上, 咪达唑仑联合丙泊酚靶控输注静脉镇静可以显著降低拔除下颌第三磨牙患者的术中焦虑, 提高手术舒适性, 使心率、血压、血氧饱和度维持在正常水平。但对比两组患者的SAI评分发现, 静脉镇静对手术前后的焦虑水平无明显影响。这是由于引发患者焦虑的原因十分复杂, 个体差异大, 不能一概而论, 当知道患者焦虑、恐惧的原因后, 对因治疗, 并在手术后加强疼痛管理, 能比单纯应用静脉镇静取得更好的疗效。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|