目的 检验牙周再生性手术前用锥形束CT(cone beam computed tomography,CBCT)测量牙槽骨缺损高度和体积的精确性,通过比较手术前后CBCT测得的骨密度值来确定其评估牙周再生性手术疗效的检查时机。方法 对9例患者口内的10颗因牙周破坏造成的三壁骨袋进行再生性手术,术前拍摄CBCT和平行投照根尖片,测量骨缺损的高度,并利用CBCT数据测量骨缺损体积及骨缺损周边区域的骨密度。在牙周再生性手术过程中测量骨缺损的高度,并在术中充填骨蜡以获得缺损区域的体积。术后6、12、24周再次拍摄CBCT,测量原骨缺损区域的骨密度。结果 Wilcoxon检验非参数检验显示,术前用根尖片测量的骨缺损高度比术中测量结果高出(0.822±0.222)mm,差异有统计学意义( P<0.05),但术前CBCT测量结果只较术中测量结果降低(0.150±0.171)mm( P>0.05),可见CBCT测量结果比根尖片更精确。回归分析和Bland-Altman图也提示CBCT测量结果较根尖片精确。Wilco-xon检验提示,术前CBCT测量的骨缺损体积与术中测量值的差值在0.38~2.83 mm3之间,差异无统计学意义( P>0.05)。CBCT测量的原骨缺损区域的骨密度(CT值)在再生性手术后第6、12和24周分别是原骨缺损周边区域的(0.49±0.03)倍、(0.74±0.09)倍和(1.16±0.11)倍,可见术后24周时骨再生区域骨密度更接近术前骨缺损周边区域骨密度。结论 CBCT可以在牙周再生性手术前精确测量牙槽骨缺损的高度和体积,可选择在术后24周时拍摄CBCT进行疗效评估。
Objective: To test the accuracy and credibility of cone-beam computed tomography (CBCT) on measuring the height and volume of alveolar bone defects before periodontal regeneration surgery. By comparing the bone density measured by CBCT before and after the operation, the time to evaluate the efficacy of the periodontal regenerative surgery would be determined.Methods: Periodontal regenerative surgeries were performed on three-wall bone defects of ten teeth in nine patients. The height of bone defects was measured using both periapical film of distant parallel technique and CBCT before periodontal regenerative surgery. Before the surgery, CBCT data were used to measure the volume of the bone defects and the bone density around the defective areas. The height of the bone defects was measured during pe-riodontal regeneration surgery, and the volume of the defective areas was obtained with bone wax in opera-tion. CBCT was taken 6, 12 and 24 weeks after surgery to measure the bone density in the regenerated region.Results: The Wilcoxon test showed that the height of the bone defects measured preoperatively using periapical film was (0.822±0.222) mm deeper than the intraoperative measurement results, and the difference was statistically significant ( P<0.05). Whereas CBCT measurement results was (0.150±0.171) mm less than the intraoperative measurement results, without statistical significant ( P>0.05). The regression analysis and the Bland-Altman method also showed that the results of CBCT measurement were more accurate. The Wilcoxon test showed that the bone defect volume measured by CBCT preoperatively was accurate, and the difference between the preoperative and the intraoperative measurements was not statistically significant, ranging from 0.38 to 2.83 mm3 ( P>0.05). The bone density of the regenerated areas measured by CBCT was (0.49±0.03) times in the sixth week, (0.74±0.09) times in the twelfth week and (1.16±0.11) times in the twentieth week as that of the areas around the bone defects after the surgery.Conclusion: The present data suggest that using CBCT before periodontal regenerative surgery could result in accurate measurement of height and volume of al-veolar bone defects. For the purpose of evaluating the effectiveness of regenerative surgery, CBCT could be taken 24 weeks after surgery.
牙周炎除表现为牙龈的炎症外, 还造成牙周支持组织的破坏, 包括附着丧失和牙槽骨吸收。牙周再生性手术可以重建被破坏的牙周组织, 恢复其结构与功能。再生性治疗前需要对牙周支持组织的破坏程度进行评估, 以便预后判断、制定手术计划以及与患者进行良好的沟通; 再生性治疗后还需要对效果进行评价。
目前临床上进行术前、术后的评估主要依靠临床牙周探诊和放射学评价。其中, 临床牙周探诊的准确性受探诊力量、位置、角度和牙龈炎症状况等因素的影响, 会有一定误差; 放射学评价中, X线片和曲面断层片都是牙齿和牙槽骨三维结构在两维空间的投影, 无法对颊舌侧病变进行检查, 对垂直骨缺损的漏诊率高达31%[1, 2]。手术前后X线片的数字减影分析可提高疗效评估的准确性[3], 但这种技术对拍摄者的要求较高, 且拍摄时需要患者长时间的配合, 并需要为患者制作定位装置, 费时费力。
相比之下, 锥形束CT (cone-beam computed tomography, CBCT)更占优势, 目前已广泛应用于牙周病的诊断和治疗, 已经成为精确诊断根分叉病变的手段[4, 5, 6], 但将其用于牙周再生性手术治疗前评估牙周组织破坏程度及治疗后评估手术疗效的研究还较少[7]。本研究的目的在于检验牙周再生性手术前应用CBCT测量牙槽骨缺损高度和体积的精确性, 探讨CBCT测量新生骨密度变化的可行性, 并确定其评估牙周再生性手术治疗疗效的时机。
选取就诊于北京大学口腔医院第二门诊部, 拟接受牙周再生性手术的9位患者, 共10颗患牙。纳入标准:(1)因牙周支持组织破坏造成三壁骨袋或二度根分叉病变; (2)全身健康; (3)非妊娠期。排除标准:(1)不符牙周再生性手术适应证的患者; (2)全身有系统性疾病或处于妊娠期。患者均签署知情同意书。
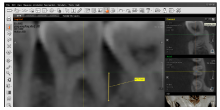
应用CBCT(DCT PRO, 韩国VATECH公司)对患者头颈部进行扫描, 扫描电压90 kV, 扫描电流7 mA, 曝光时间24 s。调整观察轴使其平行于患牙牙长轴和牙合平面, 在矢状面测量牙槽嵴顶到骨缺损底的距离, 即为骨缺损的高度(图1); 测量骨缺损区域体积的标志位置为平齐三壁骨袋的骨袋口、平齐二度根分叉病变的分叉口顶或两根的颊舌侧平面(图2)。同时用牙片机(Minray INTR, 芬兰SORDEX公司)拍摄平行投照根尖片, 应用其自带的软件Sordex Digora测量骨缺损高度(牙槽嵴顶到骨缺损底的距离)。
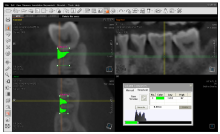
将CBCT数据导入EZ3D2009软件, 通过其密度测量功能测量骨缺损周边区域骨密度(图3), 测量位置在骨缺损区域垂直向正中对应的牙槽骨一侧骨壁以外2 mm处, 范围为2 mm× 2 mm× 2 mm。
牙周再生性手术在阿替卡因肾上腺素局部浸润麻醉下进行, 翻起全厚瓣后, 彻底清除骨缺损处的肉芽组织, 生理盐水冲洗, 止血。使用Williams探针, 测量骨缺损高度(深度)的精确数值, 即骨缺损底部到骨壁最冠方的垂直距离。
将骨蜡(美国强生公司)放入骨缺损区域, 放置时采用术前CBCT选取的测量体积的标志位置, 如充填骨蜡至平齐三壁骨袋的骨袋口、平齐二度根分叉病变的分叉口顶或两根的颊舌侧平面, 放置时不施加额外的压力。然后, 将充填的骨蜡块取出, 因骨蜡不溶于水且骨缺损处表面湿润, 所以易于与骨面分离, 可通过镊子夹取、挖匙挖取、刮治器刮取等方法完全取出, 确保无残留。再次彻底搔刮骨缺损内壁, 使新鲜血液流出, 放置Bio-Oss®骨粉及Bio-Gide®生物屏障膜(瑞士Geistlich公司), 严密无张力缝合。术后使用口服抗生素1周, 1.2 g/L复方氯己定含漱液含漱4周。将术中取出的骨蜡块用纯水冲洗, 避光干燥后立刻用电子天平称重, 每个骨蜡块称重3次, 取平均值, 称重后根据骨蜡的密度(0.940 g/cm3)计算得到骨蜡块的体积。
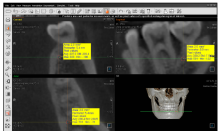
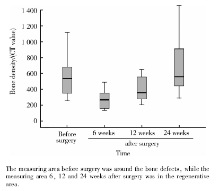
术后6、12、24周CBCT测量骨再生区域(原骨缺损区域)牙槽骨密度, 测量位置在原骨缺损区域垂直向及水平向中点位置, 测量范围是2 mm× 2 mm× 2 mm(图4)。比较手术前骨缺损周边区域骨密度与手术后6、12、24周骨再生区域骨密度, 分析不同时间骨密度的变化。
应用SPSS 20.0软件对数据进行统计分析。用Wilcoxon非参数检验分析术中测量的骨缺损区域高度与术前CBCT及根尖片测量结果的差异, 并以术中测量结果为自变量, 分别以两种方法测量结果为应变量进行线性回归分析, 绘制Bland-Altman图, 比较二者的准确性。用Wilcoxon非参数检验分析术中测量的骨缺损区域体积与术前CBCT测量结果的差异。用配对t检验分析骨缺损周边区域同一部位术前和术后骨密度的一致性。描述分析CBCT测量的术后各时间点骨再生区域骨密度及其与术前骨缺损周边区域骨密度的关系, 并绘制箱式图。
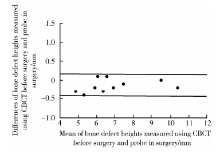
对于骨缺损高度, 术前根尖片测量结果比牙周再生性手术中使用Williams探针测量的结果平均高出(0.822± 0.222) mm, 差异有统计学意义(P< 0.05), 但术前CBCT测量结果只比术中测量结果低了(0.150± 0.171) mm(P> 0.05)。进一步以术中测量结果为自变量, 分别以根尖片和CBCT两种方法测量结果为应变量进行线性回归分析, 结果显示, CBCT对骨缺损高度测量的回归系数(1.0236)与根尖片(1.0275)接近, 但其常数项(-0.3155)比根尖片的(0.6298)更接近0, 说明术前CBCT测量的骨缺损高度系统误差更小。Bland-Altman图提示, CBCT对骨缺损高度测量的系统误差与随机误差均明显小于根尖片测量结果, 说明与根尖片相比, 术前CBCT检测的骨缺损高度更能真实反映术中检测结果(图5、6)。
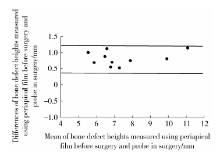 | 图5 根尖片与术中检测骨缺损高度的一致性Bland-Altman图Figure 5 Bland-Altman diagram of consistency of bone defect heights measured using periapical film before surgery and probe in the surgery |
Wilcoxon检验显示, 术前CBCT测量的骨缺损体积与术中测量值的差值在0.38~2.83 mm3之间, 差异不具有统计学意义(P> 0.05, 表1), 说明术前CBCT可以很好地测量骨缺损区域的体积。
术前与术后6周, 通过CBCT测量骨缺损周边区域标准参照位置(同一位置)的骨密度值(平均CT值), 配对t检验显示结果一致性较好(P=0.33), 因此可将术前骨缺损周边区域骨密度作为参照, 与术后骨再生区域的骨密度进行比较。牙周再生性手术后第6、12、24周CBCT测量的骨再生区域(原骨缺损区域)骨密度分别是术前骨缺损周边区域的(0.49± 0.03)倍、(0.74± 0.09)倍和(1.16± 0.11)倍(表2, 图7), 即24周时骨再生区域骨密度接近术前骨缺损周边区域骨密度。
| 表1 术前CBCT、根尖片及术中测量的骨缺损高度和体积的比较 Table 1 Comparisons of height and volume of bone defects evaluated using CBCT and periapical film before surgery and results evaluated in the surgery |
| 表2 CBCT测量的骨再生区域的骨密度 Table 2 Bone destiny of regenerated bone (CT value) |
牙周再生性治疗是解决牙周支持组织破坏的重要手段, 治疗前医生必须对牙周支持组织的破坏程度进行精确的评估, 才能做出准确的预后判断, 制定完善的手术计划。治疗后医生需要对疗效进行评估, 以便使患者了解手术效果, 进一步判断患牙预后并制定牙周维护治疗的针对性方案。
Misch等[1]和Vandenberghe等[2]分别评价了CBCT检查牙周病损的准确性, 并将其与根尖片进行比较, 结果显示所有的牙周骨缺损都能通过CBCT得到更明确的诊断。CBCT与根尖片相比能更好地显示凹坑状骨缺损[8], Mengel等[9]利用根尖片、曲面断层片、CT和CBCT检查猪和人的下颌骨标本的牙周骨缺损, 并与组织学测量进行比较, 结果显示CT和CBCT测量误差小于其他两种方法, 而且CBCT的影像质量最佳。这些体外研究与本研究结果一致, 即应用CBCT测量牙槽骨缺损的高度, 测量结果比根尖片更精确。此外, 本研究还发现, 术前可以应用CBCT准确测量骨缺损的体积, 并可以观察骨缺损区域的三维形态。
牙周再生性治疗成功后, 拍摄根尖片可以观察到原骨缺损区域有骨的填充, 但二维的影像无法客观、充分评估手术效果。本研究在手术后应用CBCT测量原牙槽骨缺损区域的骨密度, 与术前骨缺损周边区域的骨密度进行比较, 可以客观反映骨新生的量和趋势, 同时可以多维度观察原骨缺损区域被骨替代材料充填的情况, 如冠状位观察Ⅱ 度根分叉病变或位于牙槽间隔区域的骨缺损的治疗效果。
为了降低患者接受射线检查的次数及费用支出, 本研究探讨了利用CBCT检查牙周再生性手术疗效的时机, 结果发现术后6周和12周时, 原缺损区域的骨密度(CT值)约为正常组织的50%和70%, 24周时该值与正常组织相似。由此初步得出实际临床工作中, 再生性治疗后拍摄CBCT的时机应为术后24周的结论。但本研究样本量较小, 为进一步明确研究结论, 尚需收集更多样本来验证。
将CBCT应用于牙周再生性手术前后的评估有明显优势:首先, CBCT操作简便, 对操作者的技术要求较低; 其次, CBCT为口腔外放射学检查, 患者舒适度高且安全性高, 可避免因安放牙片而产生的恶心感和交叉感染的可能, 同时无需制作患者专用的医疗器械, 节省医务工作者的时间与精力; 第三, CBCT与传统的医用CT(扇形束CT)相比, 具有放射剂量小、空间分辨率高的优势, 其放射剂量仅2 mSv[10, 11]; 第四, CBCT影像数据的测量由计算机完成, 结果量化, 几乎不存在主观偏倚; 最后, CBCT可以生成三维影像, 可以直观且生动地与患者进行术前交流和术后展示, 使医患沟通简单有效, 能够促进患者对医生的信任。但CBCT的应用也应该谨慎, 只有当临床检查和传统的X线片不能为明确诊断和合理的治疗设计提供必要信息时, 才可以考虑[12]。因为与传统的牙片(< 1.5 μ Sv)相比, CBCT(11~674 μ Sv)的辐射剂量稍高[13], 同时, 当患者口内特别是患牙存在较大的金属充填体或修复体时, 伪影会影响对牙槽骨的观察和测量。此外, 目前尚缺乏CT值与骨密度之间对应的统一标准体系, 只能用CT值来观察和比较骨密度的变化。
总之, 现有数据表明, CBCT可以在牙周再生性治疗前准确测量牙槽骨缺损的高度和体积, 也可以在术后量化观察骨替代材料充填骨缺损区域的情况, 对手术区域牙槽骨密度变化进行测量以客观评价再生性治疗的效果。术后24周拍摄CBCT是最佳的疗效评估时机。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|