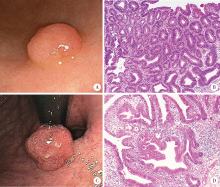
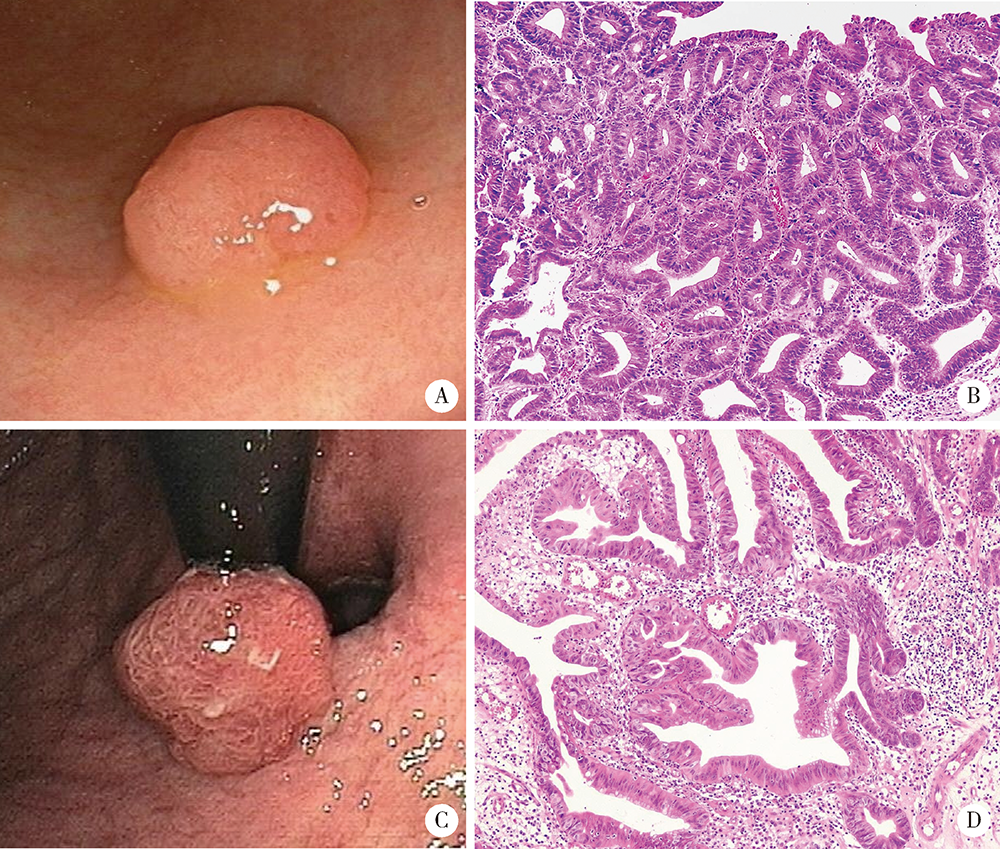
北京大学学报(医学版) ›› 2021, Vol. 53 ›› Issue (6): 1122-1127. doi: 10.19723/j.issn.1671-167X.2021.06.019
胃腺瘤性息肉的内镜和病理特点及癌变的危险因素分析
- 北京大学第三医院消化科,北京 100191
Analysis of endoscopic and pathological features of gastric adenomatous polyps and risk factors for canceration
NIU Zhan-yue,XUE Yan,ZHANG Jing,ZHANG He-jun,DING Shi-gang( )
)
- Department of Gastroenterology, Peking University Third Hospital, Beijing 100191, China
摘要:
目的:分析胃腺瘤性息肉的内镜和病理特点,探讨其癌变的危险因素。方法:回顾性总结北京大学第三医院2005年1月1日至2019年12月31日的胃腺瘤性息肉患者的内镜和病理特点,并分析癌变的危险因素。结果:共纳入胃腺瘤性息肉患者125例,女性占51.20%,平均年龄为(66.7±12.3)岁,≥65岁的患者占64.80%,<45岁者仅占5.60%。腺瘤性息肉多分布在胃体和胃窦,分别占40.80%和32.80%,以单发(90.40%)、无蒂(76.81%)为主。65.94%的腺瘤性息肉直径≤1.0 cm。23.20%(29/125)的患者合并增生性息肉和/或胃底腺息肉,其中,合并多发息肉者占58.62%(17/29),1.60%(2/125)的患者同时存在两种病理类型的息肉,1.60%(2/125)的患者伴发G1期的胃神经内分泌肿瘤。13.60%(17/125)的腺瘤性息肉患者伴发胃癌,以进展期(70.59%)、未分化型(66.67%)癌为主。伴发低级别上皮内瘤变者为18.40%(23/125)。52.80%的背景胃黏膜是慢性萎缩性胃炎伴肠化生,自身免疫性胃炎占11.20%。幽门螺杆菌的阳性率为21.60%。胃腺瘤性息肉的癌变率为20.80%(26/125),癌变以分化型为主,但有的癌变为印戒细胞癌。直径>1.0 cm(OR=5.092,95%CI: 1.447~17.923,P=0.011)、表面形态不平伴有糜烂(OR=13.749,95%CI: 1.072~176.339,P=0.044)是癌变的独立危险因素。结论:胃腺瘤性息肉伴发胃癌的比例高、癌变率高,直径和表面形态是癌变的独立危险因素。内镜检查时应重视内镜下息肉病理类型的鉴别,并重视全胃黏膜的评估。
中图分类号:
- R735.2
| [1] |
Carmack SW, Genta RM, Schuler CM, et al. The current spectrum of gastric polyps: A 1-year national study of over 120,000 patients[J]. Am J Gastroenterol, 2009, 104(6):1524-1532.
doi: 10.1038/ajg.2009.139 |
| [2] |
Corral JE, Keihanian T, Diaz LI, et al. Management patterns of gastric polyps in the United States[J]. Frontline Gastroenterol, 2019, 10(1):16-23.
doi: 10.1136/flgastro-2017-100941 |
| [3] |
Enestvedt BK, Chandrasekhara V, Ginsberg GG. Endoscopic ultrasonographic assessment of gastric polyps and endoscopic mucosal resection[J]. Curr Gastroenterol Rep, 2012, 14(6):497-503.
doi: 10.1007/s11894-012-0292-2 pmid: 23001857 |
| [4] |
Velázquez-Dohorn ME, López-Durand CF, Gamboa-Domínguez A. Changing trends in gastric polyps[J]. Rev Invest Clin, 2018, 70(1):40-45.
doi: 10.24875/RIC.17002430 pmid: 29513301 |
| [5] |
Castro R, Pimentel-Nunes P, Dinis-Ribeiro M. Evaluation and management of gastric epithelial polyps[J]. Best Pract Res Clin Gastroenterol, 2017, 31(4):381-387.
doi: S1521-6918(17)30060-4 pmid: 28842047 |
| [6] |
Chen WC, Wallace MB. Endoscopic management of mucosal lesions in the gastrointestinal tract[J]. Expert Rev Gastroenterol Hepatol, 2016, 10(4):481-495.
doi: 10.1586/17474124.2016.1122520 |
| [7] | Banks M, Graham D, Jansen M, et al. British Society of Gastroenterology guidelines on the diagnosis and management of patients at risk of gastric adenocarcinoma[J]. Gut, 2019, 68(9):1545-1575. |
| [8] |
Laxén F, Sipponen P, Iham?ki T. Gastric polyps: their morphological and endoscopical characteristics and relation to gastric carcinoma[J]. Acta Pathol Microbiol Immunol Scand A, 1982, 90(3):221-228.
pmid: 7102316 |
| [9] |
Borch K, Skarsgard J, Franzen L, et al. Benign gastric polyps: Morphological and functional origin[J]. Dig Dis Sci, 2003, 48(7):1292-1297.
doi: 10.1023/A:1024150924457 |
| [10] |
Zhao G, Xue M, Hu Y, et al. How commonly is the diagnosis of gastric low grade dysplasia upgraded following endoscopic resection? A meta-analysis[J]. PLoS One, 2015, 10(7):e0132699.
doi: 10.1371/journal.pone.0132699 |
| [11] |
de Vries AC, van Grieken NC, Looman CW, et al. Gastric cancer risk in patients with premalignant gastric lesions: A nationwide cohort study in the Netherlands[J]. Gastroenterology, 2008, 134(4):945-952.
doi: 10.1053/j.gastro.2008.01.071 |
| [12] |
Meining A, Riedl B, Stolte M. Features of gastritis predisposing to gastric adenoma and early gastric cancer[J]. J Clin Pathol, 2002, 55(10):770-773.
pmid: 12354805 |
| [13] |
Zhang H, Jin Z, Cui R, et al. Autoimmune metaplastic atrophic gastritis in chinese: A study of 320 patients at a large tertiary medical center[J]. Scand J Gastroenterol, 2017, 52(2):150-156.
doi: 10.1080/00365521.2016.1236397 |
| [14] |
Zhang H, Nie X, Song Z, et al. Hyperplastic polyps arising in autoimmune metaplastic atrophic gastritis patients: Is this a distinct clinicopathological entity[J]. Scand J Gastroenterol, 2018, 53(10/11):1186-1193.
doi: 10.1080/00365521.2018.1514420 |
| [15] |
Suzuki S, Gotoda T, Suzuki H, et al. Morphologic and histologic changes in gastric adenomas after Helicobacter pylori eradication: A long-term prospective analysis[J]. Helicobacter, 2015, 20(6):431-437.
doi: 10.1111/hel.12218 pmid: 25704290 |
| [16] |
Malfertheiner P, Megraud F, O’Morain CA, et al. Management of Helicobacter pylori infection: the Maastricht V/Florence Consensus Report[J]. Gut, 2017, 66(1):6-30.
doi: 10.1136/gutjnl-2016-312288 pmid: 27707777 |
| [17] |
Pimentel-Nunes P, Dinis-Ribeiro M, Ponchon T, et al. Endosco-pic submucosal dissection: European Society of Gastrointestinal Endoscopy (ESGE) Guideline[J]. Endoscopy, 2015, 47(9):829-854.
doi: 10.1055/s-0034-1392882 pmid: 26317585 |
| [1] | 季加孚, 韦静涛, 季科, 步召德. 胃癌诊疗的瓶颈与破局:迈向精准化与智能化融合的新纪元[J]. 北京大学学报(医学版), 2026, 58(2): 231-238. |
| [2] | 高加勒, 张忠涛. 局部进展期直肠癌精准治疗现状与展望[J]. 北京大学学报(医学版), 2026, 58(2): 247-250. |
| [3] | 王海, 江一舟. 靶向血管治疗在乳腺癌精准治疗中的分子机制与临床应用[J]. 北京大学学报(医学版), 2026, 58(2): 251-256. |
| [4] | 罗必显, 刘洪铭, 谢伟勋, 龚渭华. 产甲胎蛋白胃癌的新临床特征和前沿科学问题[J]. 北京大学学报(医学版), 2026, 58(2): 257-265. |
| [5] | 杜文, 章文博, 于尧, 刘硕, 苏惠裕, 胡耒豪, 唐祖南, 吴彬彰, 陈震, 李家琦, 王昊, 彭歆. 口腔颌面部肿瘤"数智化外科"诊疗流程探索与临床应用[J]. 北京大学学报(医学版), 2026, 58(2): 278-284. |
| [6] | 王楠楠, 袁大晋, 朱昱冰, 丁磊. 结直肠癌根治术后肝转移风险多中心列线图预测模型的构建与验证[J]. 北京大学学报(医学版), 2026, 58(2): 290-300. |
| [7] | 刘友东, 吕亚军, 陈杰, 臧明德, 潘宏达, 刘晓文, 陆俊, 刘凤林. 全腹腔镜保留贲门胃底胃次全切除术治疗中上部胃癌的疗效及安全性[J]. 北京大学学报(医学版), 2026, 58(2): 301-306. |
| [8] | 魏慧, 张警丰, 姚中强, 赵金霞. 类风湿关节炎合并慢性病贫血患者的临床特征及相关因素[J]. 北京大学学报(医学版), 2026, 58(2): 307-312. |
| [9] | 温倩颖, 张丽卿, 秦安霖, 李小峰. 无症状高尿酸血症患者小肠细菌过度生长及炎症细胞因子表达水平[J]. 北京大学学报(医学版), 2026, 58(2): 313-318. |
| [10] | 赵杰, 付春, 赵秀娟, 薛海岩, 李纾, 王振洲, 朱凤雪. 胸部创伤患者在重症监护病房内发生呼吸机相关性肺炎的危险因素[J]. 北京大学学报(医学版), 2026, 58(2): 351-358. |
| [11] | 李嘉临, 陈力侨, 唐家天, 吴艳, 王安强. 胃肝样腺癌转化治疗1例[J]. 北京大学学报(医学版), 2026, 58(2): 399-404. |
| [12] | 郭芷均, 俎明, 马超, 张贺军, 张静, 丁士刚. 同时性多发早期胃癌漏诊病灶的临床病理特征[J]. 北京大学学报(医学版), 2026, 58(2): 410-415. |
| [13] | 李斌, 梁寒. 机器人胃癌根治术:研究进展与实践挑战[J]. 北京大学学报(医学版), 2026, 58(2): 416-422. |
| [14] | 董海峰, 陈恒星, 张常华. 恶性肿瘤中蛋白质乳酸化修饰的研究进展[J]. 北京大学学报(医学版), 2026, 58(2): 423-430. |
| [15] | 李宏杨, 黄涛, 王琳琳. 脂肪肌肉比率与卵巢良性肿瘤风险的关联性[J]. 北京大学学报(医学版), 2026, 58(1): 169-174. |
|
||